دیسککتومی کمر عملی است که طی آن دیسک بیرون زده (فتق) یا تحلیل رفته کمر از محل خود خارج میشود. یک برش روی کمر ایجاد میشود تا دیسکی که بر عصب فشار آورده را خارج کنند. دیسککتومی برای بیمارانی توصیه میشود که درمانهای فیزیوتراپی و دارویی نتوانستهاند درد کمر یا پا را برای این افراد تسکین دهند، یا کسانی که علائم آسیب عصبی دارند مثل ضعف و بیحسی در پاها. جراحی را میتوان به دو صورت باز و کمتهاجمی انجام داد.
اصطلاح دیسککتومی به معنای “بریدن و خارج کردن دیسک” است. عمل دیسککتومی را میتوان در هر جایی در طول ستون فقرات از گردن (سرویکال) تا کمر (لومبار) انجام داد. جراح با ایجاد یک برش از سمت پشت ستون فقرات به دیسک آسیب دیده دسترسی پیدا میکند – از میان عضلات و استخوان – جراح سپس بخشی از لامینا را خارج میکند تا به دیسک برسد. لامینا استخوانی است که قسمت پشتی کانال نخاعی را شکل داده و مانند یک سقف روی طناب نخاعی قرار گرفته است. سپس عصب نخاعی به یک سمت فرستاده میشود. بسته به مشکل بیمار، شاید یک دیسک یا چند دیسک از بدن خارج شود.
چه کسانی کاندیدای انجام این جراحی هستند؟
کسانی کاندیدای انجام این جراحی هستند که:
- آزمایشات تشخیصی از قبیل (ام آر آی (MRI)، سی تی اسکن، میلوگرام) آنها نشان دهنده فتق دیسک است
- درد شدید، ضعف یا بیحسی در پاهای خود دارند
- پا درد آنها (سیاتیک) شدیدتر از کمر درد آنهاست
- علائم آنها بعد از درمانهای فیزیوتراپی و دارویی بهبود نیافته
- علائمی از قبیل ضعف در پاها، بیحسی در ناحیه شرمگاهی و از دست دادن کنترل مثانه و روده (سندروم دم اسب) دارند.
دیسککتومی خلفی روی ناحیه کمر برای پا دردی مناسب است که در نتیجه موارد ذیل بروز کرده باشد:
- فتق دیسک یا دیسک بیرون زده: در میان دیسکها مادهای ژل مانند وجود دارد که ممکن است از میان یک ناحیه ضعیف در دیواره اطراف خود (ساختمان حلقوی) بیرون بزند. وقتی این ماده به بیرون تراوش میکند حساسیت و ورم رخ داده و روی عصب فشار وارد میکند که درد زیادی دارد.
- بیماری تحلیل رونده دیسک: با فرسودگی طبیعی دیسک، خارهای استخوانی تشکیل شده و مفاصل فاست (مفاصل بین مهرهای) ملتهب میشوند. دیسکها خشک شده و کوچک میشوند و در نتیجه انعطافپذیری و خاصیت بالشتکی خود را از دست میدهند. فضای دیسکها کوچکتر میشود. این تغییرات منجر به استنوز (تنگی) کانال نخاعی یا فتق دیسک خواهد شد.
تصمیم برای جراحی
بیشترین موارد فتق دیسک با انجام درمانهای غیرجراحی در طی چند ماه بهبود مییابند. پزشک تمام گزینههای درمانی را توضیح میدهد و در نهایت تصمیم نهایی بر عهده بیمار است که آیا جراحی برای وی مناسب است یا خیر. قبل از تصمیمگیری قطعی، حتماً تمام خطرات و مزایای هر گزینه درمانی را مورد بررسی قرار دهید. مهم است که در نظر داشته باشید که تنها 10 درصد بیمارانی که درمان غیرجراحی را انتخاب میکنند، پس از 6 هفته، به حدی از درد رنج میبرند که راضی به جراحی شوند.
پیش از جراحی
پزشک چند آزمایش تشخیصی (مثل آزمایش خون، نوار قلب، عکس رادیولوژی قفسه) را تجویز میکند تا چند روز پیش از جراحی انجام شود. در مطب دکتر، بیمار باید یک فرم رضایت و چند فرم دیگر را پر کند تا جراح از سابقه پزشکی بیمار مطلع شود (حساسیتها، داروها/ ویتامینها، سابقه خونریزی، واکنش به داروی بیهوشی، جراحیهای قبلی). بیمار باید تمام داروهای مصرفی (از جمله تجویزی، بدون نسخه و مکمّلهای گیاهی) خود را به اطلاع پزشک برساند. مصرف برخی از داروها باید قبل از جراحی متوقف شود ولی مصرف برخی از داروهای دیگر بلامانع است.
مصرف تمام داروهای ضد التهابی غیر استروئیدی (ناپروسین، آدویل، موترین، نوپرین، آلیوو و یره) و رقیق کنندههای خون (کودمادین، پلاویکس و غیره) باید 1 الی 2 هفته پیش از جراحی متوقف شود. ضمناً سیگار کشیدن، استفاده از آدامس تنباکو و مصرف الکل 1 هفته پیش از جراحی و 2 هفته پس از آن ممنوع است زیرا این مواد باعث بروز مشکلات خونریزی خواهد شد. بعد از نیمه شب پیش از جراحی نباید هیچ غذایی مصرف شود.
صبح روز جراحی
- با استفاده از صابون ضد باکتریال حمام کنید. لباسهای تمیز و گشاد بپوشید.
- کفشهای تخت بپوشید.
- اگر پزشک توصیه کرده که در صبح روز جراحی دارو مصرف کنید، دارو را با مقدار کمی آب مصرف نمایید.
- هرگونه آرایش، کلاه گیس، لنز تماسی، پیرسینگ، لاک ناخن و غیره را از بدن پاک کنید.
- تمام جواهرات و اموال ارزشمند خود (از جمله حلقه ازدواج) را در خانه بگذارید.
- یک لیست از داروها (تجویزی، بدون نسخه و مکملهای گیاهی) به همراه دوز و دفعات مصرف آنها را به همراه داشته باشید.
- یک لیست از آلرژیهای دارویی و خوراکی را نیز همراه داشته باشید.
دو ساعت پیش از جراحی در بیمارستان حاضر باشید تا کارهای اداری و اقدامات پیش از جراحی را انجام دهید. متخصص بیهوشی با شما صحبت کرده و تمام اثرات و خطرات بیهوشی را برایتان توضیح خواهد داد. پرستار یک آنژیوکت را داخل بازویتان قرار میدهد.
حین جراحی
برای این جراحی 5 گام وجود دارد. جراحی معمولاً 1 تا 2 ساعت طول میکشد.
گام اول: آماده کردن بیمار
بیمار روی تخت بیمارستان دراز کشیده و داروی بیهوشی به وی داده میشود. به محض بیهوش شدن، بیمار را چرخانده و رو به شکم میخوابانند. ناحیه جراحی تمیز و آماده میشود.
قدم دوم – ایجاد برش جراحی
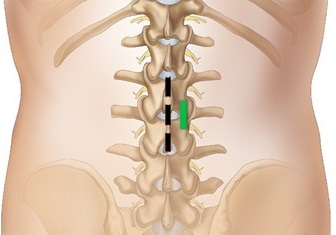
با کمک دستگاه فلوروسکوپ (دستگاه اشعه ایکس مخصوص)، جراح یک سوزن باریک را از روی پوست به داخل استخوان فرو میکند تا مهره و دیسک آسیب دیده را شناسایی نماید.
در روش دیسککتومی باز، یک برش جراحی در وسط کمر و روی مهره آسیب دیده ایجاد میشود. طول این برش به تعداد دیسککتومیهای مورد نیاز بستگی دارد. هر برش جراحی برای دیسککتومی تک مهرهای حدوداً 2.5 تا 5 سانتیمتر طول دارد. سپس عضلات کمر به یک سمت کشیده میشوند تا مهرهها در دسترس جراح قرار گیرند. در ادامه، یک عکس با استفاده از اشعه از کمر بیمار گرفته میشود تا از درستی موقعیت برش و صحت مکان مهره اطمینان حاصل شود.
در دیسککتومی کمتهاجمی، یک برش بسیار کوچک (کمتر از 2.5 سانتیمتر) روی یک طرف کمر ایجاد میشود. سپس یک مجموعه از متسع کنندهها به داخل بدن فرستاده میشود تا به تدریج عضلات را از هم باز کرده و یک تونل به سمت مهره مورد نظر باز شود.
قدم سوم – انجام لامینوتومی
در ادامه، با استفاده از یک دریل یا ابزار سوراخ کننده استخوان یک حفره کوچک روی لامینا، قسمت بالایی و پایینی عصب نخاع، ایجاد میشود. لامینوتومی را میتوان روی یک طرف (یک طرفه) یا هر دو طرف (دو طرفه) یا روی چند مهره انجام داد.
قدم چهارم – برداشتن قطعات متلاشی شده دیسک
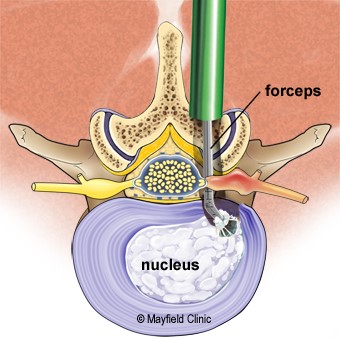
وقتی که لامینا خارج شد، جراح به آرامی کیسه حفاظتی ریشه عصب را کنار میزند. سپس از طریق میکروسکوپ جراحی دیسک بیرون زده را پیدا میکنند، تنها قسمت بیرون زده دیسک خارج میشود تا فشار روی ریشه عصب کم شود. تمام دیسک خارج نخواهد شد. اگر خارهای استخوانی یا کیست سینوویال نیز بر ریشه عصب فشاری وارد میکند آنها نیز خارج خواهند شد.
برای دیسککتومی تک مرحلهای ناحیه کمری، به ندرت فیوژن مهرهها انجام میشود. هرچند برای سایر عارضهها، مثل فتق مکرر دیسک یا بیثباتی نخاعی شاید نیاز به انجام فیوژن باشد.
قدم پنجم – بستن برش جراحی
جراح ابزاری را که عضلات را کنار نگاه داشته بود از بدن خارج میکند. برشهای انجام شده روی عضله و پوست بخیه میشود. روی جای برش از چسب بخیه نیز استفاده میشود.
پس از جراحی
بیمار در اتاق ریکاوری پس از عمل بهوش میآید. فشار خون، ضربان قلب و تنفس بیمار کنترل میشود. در صورت وجود هرگونه درد، به وضعیت بیمار رسیدگی میشود. به محض بهوش آمدن بیمار، وی به بخش منتقل شده و سطح فعالیتهای او نیز افزایش خواهد یافت (از جمله نشستن روی صندلی و راه رفتن). اکثر بیماران در همان روز جراحی مرخص میشوند. تعداد کمی از بیماران نیز یک یا دو روز در بیمارستان بستری میمانند.
ناراحتی
- طبق دستور پزشک باید داروهای مسکّن مصرف شود. داروهای مسکّن اعتیاد آور هستند و باید برای مدت کوتاهی مصرف شوند.
- داروی مسکّن باعث یبوست نیز میشود. برای پیشگیری از یبوست مقدار زیادی آب بنوشید و غذاهای غنی از فیبر بخورید. همچنین میتوانید از داروهای ملیّن بدون نسخه مانند دولکولاکس، سنوکوت، کولاس و شیر منگنز استفاده کنید.
- جای جراحی را هر روز 3 الی 4 دفعه و هر دفعه به مدت 15 الی 20 دقیقه یخگذاری کنید تا درد و ورم کاهش یابد.
محدودیتها
- به مدت دو هفته از خم شدن، بلند کردن اجسام، چرخاندن کمر خودداری کنید.
- به مدت دو هفته پس از جراحی چیزی سنگینتر از دو و نیم کیلو بلند نکنید.
- تا دو هفته پس از جراحی از هرگونه فعالیت پرفشار خودداری کنید، از جمله باغبانی، کارهای منزل و رابطه جنسی.
- تا دو هفته پس از جراحی و تا زمانی که پزشک دستور نداده از رانندگی کردن اجتناب نمایید.
- تا دو هفته پس از جراحی و تا زمانی که داروی مسکّن مصرف میکنید الکل ننوشید.
- سیگار نکشید سیگار کشیدن بهبودی را به تعویق انداخته و از رشد استخوان جلوگیری میکند.
فعالیت
- تا چند روز اول برای انجام فعالیتهای روزمره خود (مثل لباس پوشیدن یا حمام کردن) نیاز به کمک خواهید داشت. احساس خستگی طبیعی است. درد راهنمای خوبی برای شماست.
- هر سه الی چهار ساعت به مدت 5 الی 10 دقیقه پیادهروی کنید. اگر برایتان مقدور است، به تدریج زمان پیادهروی خود را افزایش دهید.
حمام کردن/ مراقبت از جای زخم
- پیش و پس از نظافت زخم دستهای خود را بشویید تا از عفونت پیشگیری نمایید.
- اگر از چسبهای پوستی درماباند روی جای زخم استفاده شده، میتوانید فردای جراحی دوش بگیرید. به آرامی جای زخم را با آب و صابون بشویید. سپس با ضربات آهسته جای زخم را خشک کنید.
- اگر از بخیه یا چسب بخیه برای بستن جای زخم استفاده شده، دو روز پس از جراحی میتوانید دوش بگیرید. گاز پانسمان را از روی زخم برداشته و ناحیه جراحی را با آب و صابون و به آرامی بشویید. پانسمان را تعویض کنید. اگر خونابهای وجود نداشت میتوانید بطور کلی پانسمان را باز کنید. هر روز جای زخم را وارسی کرده و بشویید.
- جای زخم را در آب فرو نبرید (برای مثال وان، جکوزی یا استخر).
- روی جای زخم پماد یا لوسیون نمالید.
- خارج شدن اندکی خونابه از جای زخم طبیعی است. اگر مقدار زیادی خونابه خارج میشود، خونابه بوی نامطبوعی دارد و یا رنگ خونابه زرد یا سبز است باید سریعاً با مطب پزشک تماس بگیرید.
- بخیه و چسب بخیه در جلسه مراجعه مجدد کشیده خواهند شد.
ریکاوری و پیشگیری
جلسه مراجعه مجدد خود را برای دو هفته بعد از جراحی هماهنگ کنید. برای برخی افراد شاید انجام تمرینات فیزیوتراپی ضروری باشد.
زمان بازگشت به سلامت پس از جراحی متغیر است و معمولاً بین یک تا چهار هفته طول میکشد. این زمان متأثر از درمان بیماریهای زمینهای و وضعیت عمومی بیمار است. ممکن است در ناحیه جراحی احساس درد داشته باشید و احتمالاً درد اصلی بلافاصله پس از جراحی کاملاً تسکین نشود. در این موارد، سعی کنید به مثبت بیاندیشی بپردازید و اگر تمرینات فیزیوتراپی برای شما تجویز شده است، با پشتکار و تلاش، تمرینات را انجام دهید. این تمرینات به کمک بهبود عضلات و افزایش قدرت و انعطاف شما کمک خواهند کرد.
اکثر مردم میتوانند دو الی چهار هفته بعد از جراحی به سر کار بازگردند. این زمان برای کارهایی است که از لحاظ جسمی فشار زیادی نداشته باشند. درباره کارهایی که از لحاظ جسمی فشار زیادی روی شخص دارند این زمان به حاقل 8 الی 12 هفته افزایش مییابد.
عود مجدد کمر درد نیز شایع است. کلید اجتناب از عود مجدد درد پیشگیری است:
- تکنیکهای مناسب بلند کردن اجسام
- حفظ طرز صحیح قرار گیری بدن در زمان نشستن، ایستادن، راه رفتن و خوابیدن
- برنامههای تمرینی مناسب
- یک فضای کاری ارگونومیک
- حفظ وزن سالم و توده بدنی پایین
- طرز فکر مثبت و تکنیکهای ریلکس کردن (برای مثال مدیریت استرس)
- سیگار نکشیدن
نتایج درمان
در 80 الی 90 درصد بیمارانی که دیسککتومی ناحیه کمری انجام میدهند نتایج رضایتبخش بوده است. در یک مطالعه، مقایسهای بین درمان جراحی و غیر جراحی برای فتق دیسک انجام شد، نتایج مطالعه عبارت بود از:
- مزیتهای جراحی برای مبتلایان به پا درد (سیاتیک) بیشتر از مبتلایان به کمردرد است.
- درمانهای غیر جراحی برای کسانی که دردهای با شدت کم یا رو به بهبودی دارند مناسبتر است.
- کسانی که درد متوسط الی شدید دارند و جراحی انجام دادهاند بهبودی بسیار بیشتری نسبت به کسانی داشتهاند که جراحی نکردهاند.
تسکین درد پس از دیسککتومی سریعتر از سایر روشهای درمانی بدون جراحی است. ولی مشخص نیست که آیا انجام جراحی در ماهیت اقدامات بعدی تغییری ایجاد میکند یا خیر. حدود 5 الی 15 درصد از بیمارانی که جراحی انجام دادهاند فتق دیسک آنها یا در همان سمت قبلی یا در سمت مخالف مجدداً عود کرده است.
خطرات و عوارض
هیچ عملی بدون خطر نیست. عوارض عمومی هر نوع عملی عبارتند از خونریزی، عفونت، لختگی خون و واکنش به داروی بیهوشی. اگر همزمان با دیسککتومی، فیوژن مهرهها نیز انجام شود، خطر عوارض افزایش مییابد.